脑动脉瘤非肿瘤,“切”急不得!

想必很多人都知道,脑动脉瘤被喻为埋藏在脑内的“不定时炸弹”,一旦破裂造成脑出血,性命堪忧。但未必知道的是,动脉瘤的存在其实非常普遍,我国约 7% 的人脑内都存在这种疾病,那么,是不是都需要实行干预治疗呢?
首都医科大学宣武医院神经外科主任张鸿祺教授表示,脑动脉瘤破裂的只是少数,有很大一部分是终生不会破裂的。一旦发现了动脉瘤,需要通过专业的医生进行判断,决定干预时机和干预治疗方式。
4000 万人患有脑动脉瘤,仅 1% 存破裂风险
实际上,脑动脉瘤并不是我们常说的肿瘤,而是由于脑动脉壁先天性缺陷和血管腔内压力增高,在血流不断冲击的情况下,血管壁出现了气球状的隆起,因形似肿瘤,被称为动脉瘤。“动脉瘤就如同自行车车胎磨薄之后的局部鼓包,鼓包处管壁比其他地方都薄,非常容易破裂,造成了颅内大出血。” 张鸿祺教授形象地比喻。
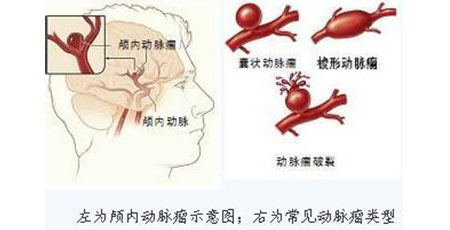
据推算,我国可能有 4000 多万人患有脑动脉瘤,其破裂风险约为每年 1%,破裂可导致蛛网膜下腔出血,可导致 30%~40% 的患者当场死亡。据此算来,每年我国约有 16 万余名患者死于动脉瘤破裂。在存活的患者中,经过治疗,一部分会仍留下严重残疾,一部分虽然恢复良好,但也不能完全胜任原来的工作和正常生活。
与之相对应的是,大部分动脉瘤患者可以与瘤共存,一生不会有任何症状。只有那些体积较大的未破裂动脉瘤,会压迫周围神经组织,导致神经功能受影响(占位效应),比如头疼、视力下降、视物重影及肢体功能障碍等。
未破裂动脉瘤治还是不治,是个问题!
既然未破裂动脉瘤患者占大多数,那么,一旦发现未破裂的动脉瘤,治还是不治呢?
相信大多数人认为,带瘤生存就如同身上背着不定时炸弹,与其提心吊胆的生活,不如置于死地而后生。但张鸿祺教授指出:“动脉瘤的治疗,目前仍然是高风险的手术,将发现的未破裂动脉瘤都进行治疗,势必会给破裂风险很低的动脉瘤患者带来损害,还会浪费大量的社会资源。”
他介绍,颅内动脉瘤实际上分布在不同的区域,首先要分辨它是在硬膜内还是硬膜外,不要笼统看到动脉瘤就去治疗。比如位于海绵窦内不大的动脉瘤,99% 以上的病人一辈子都不会有任何症状,破裂也不会造成生命危险。还有些动脉瘤是一些类似动脉瘤的动脉膨大结构,可能十年二十年都不会发生变化,不必要急于治疗。
而有的动脉瘤要观察其发展趋势,有的会增大,会变形。另外有些病人会有一些背景因素,比如脑出血的家族史;一些病人有大量吸烟或过度饮酒,使血管容易老化;还有病人伴有特殊的疾病,如马凡氏综合征,多囊肾等,这些属于高危人群,需要严密观察,发现动脉瘤变化了,就应该积极治疗。
美国卒中协会未破裂脑动脉瘤诊疗指南(2015版)提出以下建议:
(1)鉴于吸烟增加未破裂动脉瘤形成和破裂风险,患者应被告知戒烟的重要性;
(2)鉴于高血压可能会促进脑动脉瘤的发展及破裂,未破裂动脉瘤患者应该监控血压,系统正规治疗高血压病;
(3)随访发现进行性增大或形态发生变化的未破裂动脉瘤,破裂风险会增大,应积极治疗;
(4)患者既往动脉瘤性蛛网膜下腔出血病史提示其它部位的未破裂动脉瘤也会有较高的出血风险,应该积极手术治疗;
(5)有脑动脉瘤家族史的患者,即使未破裂动脉瘤较小,仍需考虑积极治疗和严密观察;
(6)未破裂动脉瘤所致的颅神经麻痹往往是破裂先兆,是早期治疗的指征。
动脉瘤的治疗,介入治疗将占 7 成
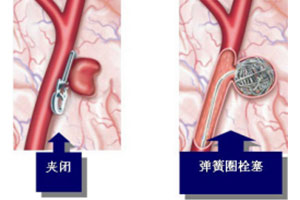
针对动脉瘤的治疗方式主要有两种,开颅手术和介入栓塞。开颅手术是在自然间隙分离脑组织,从血管外暴露动脉瘤,用一种特制的夹子夹闭瘤颈(动脉瘤泡和脑血管连接的部位),这样脑血管中的血流就不会再进入动脉瘤,从而达到治疗目的。介入栓塞是在患者大腿根部穿刺血管,将很细的导管放到动脉瘤内,往动脉瘤内填入弹簧圈,从而闭塞动脉瘤,同样达到治疗效果,防止出血。
两种治疗方法相比较,介入栓塞手术时间短、不需要打开颅腔、康复快、且可同时治疗左右不同部位的多个动脉瘤,缺点是花费较大,长期复发率相对较高。开颅手术的优点是长期复发率低,夹闭破裂动脉瘤的同时可以进行血肿清除,缺点是创伤大。
目前,在我国,两种治疗方式占比比较平均,但介入栓塞的优势日渐明显,患者的接受度更高。随着介入手术方式的不断改进,新材料和技术的出现,一些难度较高的动脉瘤得以较好地治疗,未来介入栓塞和开颅手术的占比将达到 7:3 。
未破裂动脉瘤的破裂风险要深入地研究
目前,张鸿祺教授的团队承担了国家“十三五”的一个重大研究项目,目的有二:
一是提高破裂动脉瘤的急救效率;
二是提高动脉瘤破裂风险预测的准确性,进一步明确动脉瘤的治疗指征,提高动脉瘤治疗的安全性,既能让破裂风险高的患者得到及时有效的规范治疗,又能使破裂风险低的动脉瘤患者安心“带瘤”生活,减轻患者的治疗风险以及社会的经济负担。
此前,由张鸿祺教授领衔的动脉瘤形态和血流动力学特征的研究分析发现,破裂的动脉瘤可呈分叶状,形态偏瘦长形;在破裂的动脉瘤中,低剪切力分布区也比较大。动脉瘤“子囊”处表现出血流剪切力远低于整个动脉瘤的平均剪切力水平,因此推测动脉瘤破裂可能与血流剪切力降低有关。

左为带有子囊的破裂动脉瘤,子囊处剪切力显著降低,右为未破裂动脉瘤。

灰色表示低剪切力分布区,左为破裂动脉瘤,右为未破裂动脉瘤。
现在通过 CTA、MRA 的检查,越来越多无症状的未破裂动脉瘤被检出,无论破裂的风险高或低,都会给患者带来较大的心理负担,是否决定治疗,应该由专业的医生进行判断。为此,张鸿祺教授组织了多学科团队,由神经外科、神经介入、影像科和神经内科,甚至心理咨询的医生组成,针对每一例未破裂动脉瘤,从患者的家族史、病史、生活习惯、动脉瘤的部位、形态、血流动力学、血管壁成像等方面进行多维度的分析,使危险的动脉瘤得到及时有效的救治,严密观察暂不需要治疗的动脉瘤,最大限度地保障患者的安全。



